
消化器検査・呼吸器検査・眼検査
消化器検査の結果の見方
胃部X線検査
1. 検査の目的
胃部X線検査(バリウム検査)は、食道・胃・十二指腸の粘膜の状態を確認するための検査です。2. 検査方法
✅ 造影剤(バリウム)を飲み様々な角度からX線撮影を行います3. 検査結果の見方
(1)正常な結果の場合(基準値)異常所見なし
(2)異常が見られた場合の所見とその意味
表は横にスクロールします
| 所見(診断名) | 意味・原因 | 注意点・対策 |
|---|---|---|
| 慢性胃炎(萎縮性、過形成、肥厚性など) | ピロリ菌などが原因で胃が慢性的に炎症を引き起こしている状態 | 生活習慣を改善(刺激物を避け、禁酒や禁煙に努める、暴飲暴食を控える)、内視鏡検査やピロリ菌検査を検討。ピロリ菌除菌後の場合は年に1回の内視鏡検査を受けてください。 |
| 胃ポリープ | 胃粘膜が盛り上がった状態(胃底腺ポリープ、胃過形成ポリープ、腺腫性ポリープなど)。多くの場合は良性。 | 大きさや種類により経過観察または内視鏡検査での確認・生検、必要に応じて切除。 |
| 胃粘膜下腫瘍 | 粘膜の下に出来た腫瘍により粘膜が内腔に盛り上がった状態。 | 大きさや種類により経過観察または内視鏡検査での確認、必要に応じて切除。 |
| 潰瘍瘢痕 | 胃・十二指腸潰瘍の治った跡を瘢痕といいます。自覚症状がある場合は精密検査が必要です。 | 潰瘍がある場合、症状がある場合は胃薬の服用、内視鏡検査・ピロリ菌除菌を検討する。瘢痕については定期的に内視鏡検査で経過観察を。 |
| 憩室 | 憩室は食道の壁、胃、十二指腸の壁が外に向かってふくれ出て小さな袋を作っている状態です。 | 基本的には問題ないため定期的な検査で経過観察を。炎症や出血などを起こすことがあるため症状がある場合は消化器科への受診を。 |
4. 要精密検査・追加検査となった場合
✅ 胃部内視鏡検査(粘膜の状態を直接観察する)✅ ピロリ菌検査(ピロリ菌に感染していると胃潰瘍、十二指腸潰瘍や胃がんのリスクが高まる)
✅ CT・MRI検査(腫瘍の存在が疑われる場合に追加)
5. 検査結果を受けた後の注意点
🔹経過観察の場合 → 指示された期間に再検査を受けましょう。🔹生活習慣の改善 → 刺激物や暴飲暴食を控え、禁煙・禁酒を心がけましょう。ストレスや睡眠不足、鎮痛剤の長期服用などに注意しましょう。
🔹異常が見つかった場合は、早めに当院外来を受診し医師にご相談ください。
🔹バリウムは体内に残さないよう、検査後は水をたくさん飲んだり、下剤を服薬したりして排出するようにしましょう。
6. まとめ
胃部X線検査は、胃炎・胃潰瘍・ポリープなどを発見することができ胃の形状や機能の異常も確認ができます。定期的に検査を行い早期発見、治療に役立てましょう。バリウムで異常所見が見つかった場合は胃部内視鏡を推奨します。
7. 外来予約はこちら
胃部内視鏡検査
1. 胃部内視鏡検査とは?
胃部内視鏡検査(胃カメラ)は、食道・胃・十二指腸の粘膜の状態を直接観察する検査です。炎症やポリープ、潰瘍、がんなどの有無を確認するために行われます。
2.主な検査方法
✅ 口から挿入する経口内視鏡(一般的な方法)✅ 鼻から挿入する経鼻内視鏡(苦痛が少ない)
3. 検査結果の見方
(1)正常な結果の場合(基準値)異常所見なし
(2)異常が見られた場合の所見とその意味
表は横にスクロールします
| 所見(診断名) | 意味・原因 | 注意点・対策 |
|---|---|---|
| 慢性胃炎 | 胃粘膜に炎症を起こしている状態(ピロリ菌感染や刺激物が原因) | 生活習慣改善、ピロリ菌検査を検討 |
| 萎縮性胃炎 | 胃の粘膜が薄くなる(ピロリ菌感染が主な原因) | 胃がんリスクがあるため定期的な内視鏡検査を推奨、ピロリ菌検査を検討 |
| 胃ポリープ | 胃粘膜が盛り上がった状態(胃底腺ポリープ、胃過形成性ポリープ、腺腫性ポリープ、粘膜下腫瘍など)大部分が良性であるが、一部はがん化の可能性あり | 大きさや種類により経過観察または組織検査 |
| 胃潰瘍 | 胃粘膜が深く傷ついた状態 | 胃酸を抑える薬の服用、ピロリ菌検査が陽性であれば除菌を検討 |
| 十二指腸潰瘍 | 胃酸の影響で十二指腸に深い傷ができる | 胃酸を抑える薬の服用、ピロリ菌検査が陽性であれば除菌を検討 |
| 逆流性食道炎 | 胃酸が食道へ逆流し、食道粘膜に炎症をおこしてしまう疾患 | 食生活や体勢の改善、胃酸を抑える薬の服用 |
| 胃がんの疑い | 胃粘膜に悪性腫瘍が見られる | 消化器内科への受診が必要 |
4. 検査結果で「要精密検査」となった場合
外来を受診して医師の指示に従ってください。医師の指示により下記のような追加検査を行う場合があります。✅ ピロリ菌検査(ピロリ菌に感染していると胃潰瘍、十二指腸潰瘍や胃がんのリスクが高まる)
✅ 組織検査(生検)(がん細胞の有無を調べる)
✅ CT・MRI検査(腫瘍の存在が疑われる場合に追加)
5. 検査結果を受けた後の注意点
🔹 経過観察の場合 → 指示された期間に再検査を受けましょう。🔹 生活習慣の改善 → 刺激物や暴飲暴食を控え、禁煙・禁酒を心がけましょう。ストレスや睡眠不足、鎮痛剤の長期服用などに注意しましょう。
🔹 異常が見つかった場合は、早めに当院外来を受診し医師にご相談ください。
6. まとめ
胃部内視鏡検査は、慢性胃炎や消化管潰瘍、食道がん、胃がんなどの悪性腫瘍の早期発見に役立ちます。検査結果を理解し、必要に応じて追加検査や生活改善を行うことが重要です。異常が見つかった場合は、自己判断せずに医師と相談しましょう。
7. 外来予約はこちら
その他の胃検査
1. 検査の目的
胃がんや胃炎の原因菌の確認や胃の状態を確認するために検査を行います2. 検査方法
✅ 採血(ヘリコバクターピロリ抗体、ペプシノゲン、ABC検査)✅ 呼気採取(尿素呼気試験)
3. 検査結果の見方
(1)正常な結果の場合(基準値)表は横にスクロールします
| 検査項目 | 基準値 | この検査でわかること |
|---|---|---|
| ヘリコバクターピロリ抗体 | 3.0未満(-) | ピロリ菌に対する血清抗体を調べます。 |
| 尿素呼気試験 | 2.5未満 | 診断薬を服用し、服用前後の呼気を集めてピロリ菌の有無を診断します。簡単に行える精度の高い診断法です。 |
| ペプシノゲン | ペプシPG判定(-) (ペプシノゲンⅠ値 70.1ng/mL以上 または ペプシノゲンⅠ/Ⅱ比が 3.1以上) |
血清中のペプシノゲン値を測定して、胃粘膜の萎縮の程度を調べます。 胃がんに発展する可能性がある萎縮性胃炎の診断に役立ちます。 |
| ABC検査 | A群 | ヘリコバクター・ピロリ菌感染の有無と、それに伴う胃粘膜の萎縮の状態を調べます。 A群:どちらも陰性で胃粘膜の状態は正常 |
ヘリコバクターピロリ抗体
表は横にスクロールします
| 所見(診断名) | 意味・原因 | 注意点・対策 |
|---|---|---|
| 3.0~9.9(±) | 陰性高値。ピロリ菌に過去に感染していたまたは現在感染している可能性がある。 | 陰性高値の患者のうち、10%程度のピロリ菌感染者がいると報告されていますので、外来にて内視鏡検査や尿素呼気試験についてご相談ください。除菌後も一定期間は陽性となることがありますので、除菌が完了していれば再除菌の必要はありません。 |
| 10.0以上(+) | 陽性。ピロリ菌に過去に感染していたまたは現在感染している可能性が高い。 | 将来胃がんに罹患するリスクが高いため、外来を受診し内視鏡検査や除菌療法についてご相談ください。 |
表は横にスクロールします
| 所見(診断名) | 意味・原因 | 注意点・対策 |
|---|---|---|
| 2.5以上 | ピロリ菌に現在感染している状態。 | 外来を受診し除菌療法についてご相談ください。 |
表は横にスクロールします
| 所見(診断名) | 意味・原因 | 注意点・対策 |
|---|---|---|
| ±、+、2+ | 胃の炎症が進んでおり胃粘膜が萎縮している状態。 | 胃の表面は胃粘膜によって胃酸や胃液から守られていますが、胃粘膜萎縮が進むと防御機能が弱くなるため、胃潰瘍や胃がんを発症しやすくなります。外来を受診してピロリ菌検査や内視鏡検査などの追加検査についてご相談ください。 |
表は横にスクロールします
| 所見 (診断名) |
意味・原因 | 注意点・対策 |
|---|---|---|
| B群 | ピロリ菌(±・+)かつペプシノゲン(ー) 胃粘膜の状態は軽度萎縮 |
少し弱った胃粘膜です。胃潰瘍・十二指腸潰瘍などに注意しましょう。胃がんのリスクもありますので、念のため外来を受診し内視鏡検査や尿素呼気試験、除菌療法についてご相談ください。 |
| C群 | ピロリ菌(±・+)かつペプシノゲン(±・+) 胃粘膜の状態は中等度萎縮 |
萎縮の進んだ弱った胃粘膜で胃がんになりやすいタイプと考えられます。外来を受診しピロリ菌の除菌治療と定期的な内視鏡検査をお勧めします。 |
| D群 | ピロリ菌(ー)かつペプシノゲン(±・+) 胃粘膜の状態は高度萎縮 |
萎縮が非常に進んだ胃粘膜と考えられます。胃がんなどの病気になるリスクがあります。外来を受診し内視鏡検査や尿素呼気試験、除菌療法について必ずご相談ください。 |
| E群 | ピロリ菌除菌後 | ピロリ菌の除菌治療を受けた方は除菌判定の結果に関わらず、E群(除菌群)として定期的に内視鏡検査を受けましょう。 ※除菌により胃がんになるリスクは低くなりますが、決してゼロになるわけではありませんので、除菌後も胃部内視鏡による経過観察が必要です。 |
4. 要精密検査・追加検査となった場合
✅ 胃部内視鏡検査(粘膜の状態を直接観察する)✅ 尿素呼気試験(呼気を集めてピロリ菌の有無を確認する)
5. 検査結果を受けた後の注意点
🔹当院外来を受診して追加検査(内視鏡検査、尿素呼気試験など)についてご相談ください。🔹ピロリ抗体が陽性で萎縮性胃炎を認める場合や、尿素呼気試験が陽性の場合は除菌(1週間内服を受けてください)
🔹除菌後は除菌の成功確認を行ってください。
🔹除菌後は年に1回の内視鏡検査を受けてください。
6. まとめ
ピロリ菌は無症状でも感染していることがあり胃がんや消化性潰瘍の原因になりうる細菌です。気になる方は一度検査を受けてみましょう。ピロリ抗体が陰性の場合は、海外の衛生管理が不十分な水を飲む、井戸水をそのまま飲むなど行わない限りはピロリ菌感染の心配はありません。
ピロリ抗体や尿素呼気試験が陽性で、内視鏡検査で萎縮性胃炎を確認できる場合は、内服薬で除菌することが可能なため外来をご受診ください。
7. 外来予約はこちら
腹部超音波
1. 検査の目的
放射性物質を使わず超音波を使ってお腹の臓器の状態を確認します。2. 検査方法
✅ 超音波機器による画像検査3. 検査結果の見方
(1)正常な結果の場合(基準値)表は横にスクロールします
| 検査項目 | 基準値 | この検査でわかること |
|---|---|---|
| 腹部超音波検査 | 異常所見なし | 腹部にゼリーを塗り、その上から超音波を当てて臓器の状態を画像上で調べます。 主に肝臓・腎臓・胆嚢・膵臓・脾臓の5臓器と腹部大動脈の観察を行い、腫瘤や嚢胞、結石などを見つけることができます。 |
表は横にスクロールします
| 所見 (診断名) |
意味・原因 | 注意点・対策 |
|---|---|---|
| 脂肪肝 | 肥満や飲酒習慣がある場合に認めます。 | 肝臓の機能が悪くなりますので、生活習慣の改善に取り組みましょう。 |
| 肝血管腫 | 明確なことは不明ですが、先天的な要因やホルモンバランス | 初回指摘の場合は腹部CT検査(造影)にて精密検査を受けてください。精査済みの場合は年1回の超音波検査にて大きさなどに変化が無いか確認してください。 |
| 肝腫瘤(腫瘍) | 良性の場合もありますが、悪性腫瘍の可能性もあります。 | 初回指摘の場合は腹部CT検査(造影)にて精密検査を受けてください。精査済みの場合は年1回の超音波検査にて大きさなどに変化が無いか確認してください。 |
| 胆石 | 胆汁に含まれるコレステロールやビリルビンなどの成分が結晶化してできる病気です。 | 高脂肪食などでなりやすいため、生活習慣の改善に取り組みましょう。上腹部痛を認める場合は当院外来を受診してください。 |
| 腎結石 | 慢性的な尿路感染や食事の偏りなどでなります。 | 血尿や腰背部痛などの症状がある場合は泌尿器科を受診してください。年1回の超音波検査にて経過観察をしてください。 |
| 腎腫瘤(腫瘍) | 良性の場合もありますが、悪性腫瘍の可能性もあります。 | 初回指摘の場合は腹部CT検査(造影)にて精密検査を受けてください。精査済みの場合は年1回の超音波検査にて大きさなどに変化が無いか確認してください。 |
| 膵嚢胞性病変 | 膵臓にできる袋状の病変の総称で良性の場合と悪性の場合があります。 | 精密検査が必要ですので、当院外来を受診してください。 |
| 肝嚢胞 | 肝臓内にできる液体の袋です。 | 多くの場合は心配ありません。 |
| 胆嚢ポリープ | 胆嚢内部が盛り上がって隆起した状態です。 | 初回指摘の場合は腹部CT検査(造影)にて精密検査を受けてください。精査済みの場合は年1回の超音波検査にて大きさなどに変化が無いか確認してください。 |
| 腎嚢胞 | 腎臓内にできる液体の袋です。 | 多くの場合は心配いりませんが、石灰化を伴う場合は年1回の超音波検査にて経過観察をしてください。また、多発性の場合は精密検査が必要ですので、当院外来を受診してください。 |
4. 要精密検査・追加検査となった場合
✅ CT検査やMRI検査にて精密検査を受けてください。CT検査は大手町・新宿で実施することが可能です。✅ 必要に応じて精密検査ができる病院へ紹介状を記載します。
5. 検査結果を受けた後の注意点
🔹所見を認めた場合は変化(大きさなど)を観察する必要があるため、コメントを参考に適切な期間で再検査をしてください。🔹再検査の場合は直近に飲食をしている場合は、すぐに検査ができない可能性があります。
🔹精密検査となった場合は、早めにご受診ください。
6. まとめ
当院ではより診断しやすい画像を取得するため肝臓・胆のう・膵臓・腎臓など症状がでにくい臓器をひとつひとつ丁寧に確認を行っております。症状がでたときには重症化している可能性もあるため、定期的に検査を行い早期発見を心がけましょう。
7. 外来予約はこちら
呼吸器検査の結果の見方
肺機能検査
1. 検査の目的
肺が正常に機能しているかを確認するため検査を行います。2. 検査方法
✅ 呼気、吸気から肺活量や速度をスパイロメトリーにて測定3. 検査結果の見方
(1)正常な結果の場合(基準値)表は横にスクロールします
| 検査項目 | 基準値 | この検査でわかること |
|---|---|---|
| 肺活量 | ― | できるだけ息を深く吸い込んで、思いっきり吐き出したときの息の量です。 |
| %肺活量 | 80%以上 | (肺活量÷予測肺活量)×100で算出されます。各個人の性別・年齢・身長に基づいて計算した「肺活量の予測値」に対する肺活量の割合を示しています |
| 努力性肺活量 | ― | 肺および呼吸の機能の指標で、一気に息を吐いた時の空気の量です。通常の肺活量とは、ゆっくりとではなく、一気に息を吐く点で区別されます。 |
| 1秒量 | ― | 息を最大に吸い込んで最大に吐き出した最初の1秒間の空気量です。 |
| 1秒率 | 70%以上 | 1秒量が努力性肺活量の何%になるかを示したものです。息を吐き出す瞬間の量の割合をみます。この率が低いときは、吸い込んだ息を早く吐き出すことのできない病気(肺気腫・喘息など)が疑われます。 |
| %1秒量 | 80%以上(かつ1秒率70%以上) | (1秒量÷予測1秒量)×100で算出されます。予測1秒量は年齢と性別と身長から割り出されます。 |
表は横にスクロールします
| 所見(診断名) | 意味・原因 | 注意点・対策 |
|---|---|---|
| %肺活量<80 | 拘束性障害 | 外来を受診してください。 |
| 1秒率<70 | 閉塞性障害 | 外来を受診してください。 |
| 1秒率<70かつ%肺活量<80 | 混合性障害 | 外来を受診してください。 |
4. 要精密検査・追加検査となった場合
✅ CT検査は、当院の新宿院・大手町院で実施可能です。渋谷院・横浜みなとみらい院・田町三田院のCT検査につきましては、当院が提携する近隣の検査センターをご案内いたします。
いずれの検査も、医師より健診結果に応じてご案内いたします。ご不明な点や不安なことがありましたら、どうぞ遠慮なく当院外来へご相談ください。
5. 検査結果を受けた後の注意点
🔹呼吸器症状がある場合は外来を受診してください。当院でも検査可能です🔹呼吸器疾患でかかりつけ医がある場合はかかりつけ医にご相談ください
🔹喫煙している場合は禁煙しましょう。
6. まとめ
特に呼吸が苦しい、咳が続くなどの症状がある方、喫煙歴がある人はおすすめする検査です。生活習慣の見直しや投薬が必要になる場合があるため異常を早期発見していきましょう。
7. 外来予約はこちら
喀痰細胞診
1. 検査の目的
痰に含まれる細胞を顕微鏡で観察し肺がんなどの呼吸器疾患の早期発見を行います。2. 検査方法
✅ 自然喀咳法3. 検査結果の見方
(1)正常な結果の場合(基準値)表は横にスクロールします
| 検査項目 | 基準値 | 基準値(東振協) | この検査でわかること |
|---|---|---|---|
| 喀痰細胞診 | ClassⅠ | ― | 痰を採取して細胞の検査を行います。 |
表は横にスクロールします
| 所見 (診断名) |
意味・原因 | 注意点・対策 |
|---|---|---|
| ClassⅠ | 異型細胞は認められない状態 | 異常なし |
| ClassⅡ | 異型細胞は認められるが悪性の疑いなし | 自覚症状がなければ経過観察してください。 |
| ClassⅢa | 異型細胞が認められるが悪性と断定できない(おそらく良性異型)、境界病変を疑う | 外来を受診してください。 |
| ClassⅢb | 異型細胞が認められるが悪性と断定できない(悪性を疑う)、境界病変を強く疑う | 外来を受診してください。 |
| ClassⅣ | 悪性の疑いが強い異型細胞を認める | 外来を受診してください。 |
| ClassⅤ | 悪性と断定できる異型細胞を認める | 外来を受診してください。 |
| 判定不能 | 検体不良などで検査ができなかったもの | 再検査をご検討ください。 |
4. 要精密検査・追加検査となった場合
✅ CT検査は、当院の新宿院・大手町院で実施可能です。渋谷院・横浜みなとみらい院・田町三田院のCT検査につきましては、当院が提携する近隣の検査センターをご案内いたします。
いずれの検査も、医師より健診結果に応じてご案内いたします。ご不明な点や不安なことがありましたら、どうぞ遠慮なく当院外来へご相談ください。
5. 検査結果を受けた後の注意点
🔹呼吸器症状がある場合は外来を受診してください。当院でも検査可能です🔹呼吸器疾患でかかりつけ医がある場合はかかりつけ医にご相談ください
🔹喫煙している場合は禁煙しましょう。
6. まとめ
肺がんだけではなく核結・肺炎・真菌感染症などの呼吸器疾患の診断を行うことができます。痰が出る習慣がある人、喫煙歴が長い人は、定期的な喀痰細胞診を受け、肺がんや呼吸器疾患の早期発見につなげましょう。
7. 外来予約はこちら
眼検査の結果の見方
眼底検査
1. 眼底検査とは
目の奥にある網膜・視神経・血管の状況から眼、全身の病気の発見するため検査を行います。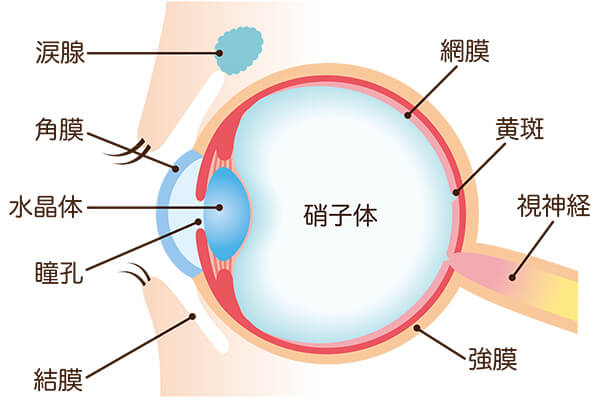
2. 検査方法
✅ 眼底カメラにて眼の状態を撮影し、網膜・視神経・血管の状態を観察します3. 検査結果の見方
(1)正常な結果の場合(基準値)異常所見なし
(2)異常が見られた場合の所見とその意味
表は横にスクロールします
| 所見(診断名) | 意味・原因 | 注意点・対策 |
|---|---|---|
| 視神経乳頭陥凹の拡大 | 眼の奥にある視神経の出口の凹みが大きい状態です。 | 生まれつきの場合もありますが、緑内障の可能性もあるため眼科にて緑内障の可能性を確認します。 |
| 加齢黄斑変性 | 加齢に伴い網膜の中心部である黄斑の働きが低下している状態です。 | 働きが低下した部分の網膜は再生しないため、早めに眼科を受診のうえ今後の治療方針の相談が必要です。 |
| 網膜出血 点状出血 |
眼底にある網膜の血管が出血した状態です。 | 飛蚊症や視野障害、視力低下などを引き起こす可能性があります。眼科を受診のうえ、網膜静脈閉塞症、糖尿病網膜症等が原因の出血かどうか確認が必要です。 |
| 網脈絡膜変性・萎縮 | 眼の網膜と脈絡膜の組織の変性、萎縮が生じている状態です。 | 強度の近視や加齢黄斑変性によって引き起こされている可能性があります。症状の進行を防ぐため、眼科にて相談が必要です。 |
| レーザー治療後 | 眼に関連するレーザーの治療を受けた後の状態です。 | 経過観察し、なにか異変を感じた場合は眼科にて相談が必要です。 |
| 白内障 | 主に加齢が原因で、眼の中でレンズの役割をする水晶体が濁った状態です。 | 症状の進行により視界が不鮮明となった場合は、手術にて治療が必要です。 |
| ドルーゼン | 眼底に黄白色の小円形隆起病変が見られる状態です。 | 軽度であれば経過観察で問題ないですが、加齢黄斑変性の原因となる可能性もあるため定期的な検査が必要です。 |
| 高血圧性眼底 | 日常的に血圧が高い状態が続き、網膜や血管が傷ついた状態です。 | 高血圧のコントロールが必要です。眼科および内科受診をお薦めします。 |
| 緑内障 | 視神経に障害が起こり、視野が狭くなる状態です。 | 失明の原因1位の疾患です。早めに適切な治療を受ける必要があるため、眼科を受診してください。 |
| 乳頭周囲脈絡網膜萎縮 | 視神経の周囲に萎縮が生じている状態です。 | 経過観察で問題のない可能性もありますが、他に併発している所見がないか眼科にて確認をおすすめします。 |
4. 要精密検査・追加検査となった場合
✅ 眼科を受診のうえ、眼圧検査、眼底検査やOCT検査、視野検査などにて詳細な確認が必要です。5. 検査結果を受けた後の注意点
🔹点眼薬や内服薬が開始となった場合は、医師の指示に従って治療の継続が必要です。6. まとめ
眼底は全身の病気のサインが現れる場所ともいえます。早期発見することで治療を行ったり、重症化を予防することができます。
定期的に検査を行い、必要であれば生活習慣の改善や治療を行いましょう。
7. 外来予約はこちら
眼圧検査
1.検査の目的
眼圧(眼球内圧)とは、目の中の房水(ぼうすい)の圧力を指し、眼球の形状を維持するために重要な役割を果たします。眼圧が高すぎると 緑内障 のリスクが高まり、低すぎると視力に影響を与えることがあります。2. 検査方法
✅非接触型眼圧測定にて機器から角膜に対して空気を吹きかけ、へこみ具合を測定します。3. 検査結果の見方
(1)正常な結果の場合(基準値)表は横にスクロールします
| 検査項目 | 基準値 | この検査でわかること |
|---|---|---|
| 眼圧検査(右/左) | 9~20mmHg | 眼球内の圧を測定します。 眼圧が高くなる代表的疾患、緑内障の診断に使います。 (レーシック術後の方は5~7mmHgほど基準が下がることがあります。詳細については手術を受けた医療機関にご相談ください) |
表は横にスクロールします
| 所見(診断名) | 意味・原因 | 注意点・対策 |
|---|---|---|
| 21~ | 眼圧が高い | 緑内障の可能性も考えられます。眼科にて精密検査を受けてください。 |
| 6~8 | やや眼圧が低い | 年に1回の検査にて経過観察をしてください。 |
| 0~5 | 眼圧が低い | 眼科にて精密検査を受けてください。 レーシックの手術を受けられている場合は、そちらが関係している可能性もあります。 |
4. 要精密検査・追加検査となった場合
✅ 眼底検査を受け、そちらの結果と併せてどのような疾患が考えられるか判断をするために眼科を受診してください。✅ 必要に応じて点眼薬や内服薬を使用します。
5. 検査結果を受けた後の注意点
🔹 画像検査と併せた診断が必要です。眼底検査を受けていない場合はまずは眼科にてご相談ください。🔹必要であれば点眼薬や内服薬を適切に使用し、適切な眼圧を保ちましょう。
🔹高眼圧の注意点
眼圧が 21mmHg以上 の場合、 緑内障 のリスクが高まります。
ただし、日本人には「正常眼圧緑内障」といって、 眼圧が正常範囲内でも緑内障を発症するケース が多いため、眼圧だけでなく 視野検査 や 眼底検査 も重要です。
🔹低眼圧の注意点
眼圧が 10mmHg未満 だと、眼球の形が変化し、視力に悪影響を及ぼすことがあります。
手術後や外傷が原因で起こることがあり、視界がかすむ症状が見られる場合は注意が必要です。
6.まとめ
視力低下や視野がかける病気である緑内障は眼圧検査によって進行具合を知れ、点眼薬や内服薬によって進行を防ぐことが可能です。特に日本人は 正常眼圧緑内障の割合が高いため、眼圧が正常範囲内でも 視野検査・眼底検査も受けることが重要です。
40歳以上の方や、家族に緑内障の方がいる場合は、定期的な眼科検診をおすすめします。
7. 外来予約はこちら
色覚検査
1. 検査の目的
色の識別ができるかを確認するために行われる検査です。2. 検査方法
✅ 石原式色覚異常検査表を用い、特殊な色のドットで描いた円のなかの数字や形を識別できるか確認します3. 検査結果の見方
(1)正常な結果の場合(基準値)所見なし
(2)異常が見られた場合の所見とその意味
表は横にスクロールします
| 所見(診断名) | 意味・原因 | 注意点・対策 |
|---|---|---|
| 所見あり | 色覚異常の可能性があります。 | 眼科を受診して精密検査をしてください。 |
4. 要精密検査・追加検査となった場合
✅ 眼科を受診して、詳細な検査をうけてください。5. 検査結果を受けた後の注意点
🔹「石原式色覚異常検査表」を使用しているので、所見の有無のみの判定となります。6. まとめ
色の識別能力を評価します。遺伝的なものもありますが、早期に発見し必要に応じた対応が必要です。
7. 外来予約はこちら
各院の診療時間・アクセスは
下記よりご確認ください。










